La rééducation intensive post-AVC : une approche multidimensionnelle pour optimiser la récupération
L’accident vasculaire cérébral (AVC) est une pathologie neurologique grave résultant d’une interruption soudaine de l’apport sanguin à une partie du cerveau. Cette affection, qui touche environ 140 000 personnes chaque année en France, peut entraîner des séquelles importantes et durables.
La rééducation post-AVC joue un rôle crucial pour la récupération des patients, en exploitant les mécanismes de neuroplasticité cérébrale pour restaurer les fonctions altérées.
Cet article propose une vue d’ensemble de l’AVC, de ses conséquences, et de l’importance de la rééducation intensive dans le processus de récupération.
Comprendre l’AVC et ses conséquences
a. Mécanismes de l’AVC
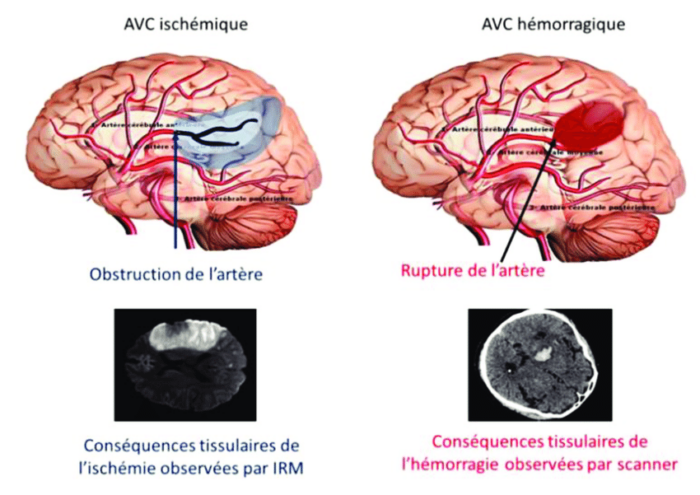
On distingue deux types principaux d’AVC :
- l’AVC ischémique, qui représente environ 80 % des cas et résultant d’une obstruction d’une artère cérébrale,
- et l’AVC hémorragique, représentant environ 20 % des cas, qui est provoqué par la rupture d’une artère au sein du cerveau (hémorragie cérébrale) ou au niveau des enveloppes entourant le cerveau (hémorragie méningée) (1).
Les zones cérébrales touchées détermineront la nature et la sévérité des troubles observés.
b. Troubles associés à l’AVC
Les troubles moteurs incluent l’hémiplégie, qui est une paralysie d’un côté du corps, ainsi que des troubles de l’équilibre et de la coordination.
Les troubles du langage se manifestent souvent par l’aphasie, qui entraîne des difficultés de compréhension et/ou d’expression.
Les déficits cognitifs peuvent affecter la mémoire, l’attention et les fonctions exécutives.
D’autres troubles peuvent également survenir, tels que la dysphagie, qui concerne les difficultés de déglutition, ou encore l’hémianopsie, qui est une perte de vision dans une moitié du champ visuel (2).
c. Impact sur la qualité de vie
L’AVC peut également entraîner une perte d’autonomie significative, affectant les activités quotidiennes ainsi que la vie sociale et professionnelle. Ainsi, on estime qu’environ 40 % des survivants d’un AVC gardent des séquelles importantes à long terme (3).
Par ailleurs, il est admis que 18 à 33 % des patients développeront un syndrome dépressif suite à cet accident (4).
La rééducation intensive : clé de la récupération post-AVC
a. Principes de la rééducation intensive
La rééducation post-AVC repose sur trois principes fondamentaux :
- la précocité de la prise en charge, qui implique de débuter la rééducation dès que possible, idéalement dans les 24 à 48 heures suivant l’AVC ;
- la pluridisciplinarité de l’approche, qui combine différentes modalités thérapeutiques ;
- et la personnalisation du programme, qui doit être adapté aux besoins spécifiques du patient.
💡 À noter : Les standards internationaux recommandent trois heures de rééducation physique par jour après un AVC. Par ailleurs, les études démontrent que l’augmentation de la dose d’activité constitue un élément essentiel dans les facteurs de récupération fonctionnelle des patients et le maintien de l’autonomie.
Journée type d’un patient en rééducation
En semaine
Loisirs : 18%
Activités de vie quotidienne : 13%
Sommeil : 40%
Repos : 22%
Thérapie : 7%
Durant le weekend
Loisirs : 27%
Activités de vie quotidienne : 11%
Sommeil : 41%
Repos : 21%
Source : Barrett et al. (2018)
b. Techniques et outils de rééducation
La rééducation post-AVC mobilise une équipe pluridisciplinaire de thérapeutes, chacun apportant une expertise spécifique.
- Les kinésithérapeutes et les ergothérapeutes jouent un rôle central dans la conception des programmes d’exercices pour renforcer les muscles et réapprendre les gestes quotidiens.
- Les orthophonistes sont essentiels pour traiter les troubles du langage et de la déglutition, permettant aux patients de retrouver leurs capacités communicatives.
- Les enseignants en activité physique adaptée (EAPA) élaborent des programmes personnalisés, intégrant des dimensions de renforcement musculaire et de réentraînement à l’effort.
- Les psychomotriciens contribuent également à travailler sur la coordination, l’équilibre et la conscience corporelle. Leur approche vise à améliorer le schéma corporel et l’orientation spatio-temporelle, souvent perturbés après un AVC.
- Les neuropsychologues se concentrent sur l’évaluation et la rééducation des fonctions cognitives altérées par l’AVC, comme la mémoire, l’attention, le langage et les capacités de planification.
- Les psychologues assurent le soutien émotionnel et psychologique suite à un AVC. Ils aident les patients à gérer l’anxiété, la dépression, la frustration ou la perte de confiance en soi, et travaillent à améliorer leur bien-être émotionnel et leur adaptation psychologique.
- Les médecins en Médecine Physique et de Réadaptation (MPR) coordonnent la prise en charge globale des patients. Expert en réadaptation fonctionnelle, ils évaluent les capacités motrices, cognitives et sensorielles des patients pour élaborer un plan de soins personnalisé visant à optimiser leur autonomie. En lien étroit avec l’équipe thérapeutique, le médecin MPR ajuste les traitements et fixe des objectifs de rééducation en fonction des progrès du patient. Il collabore également avec d’autres médecins spécialistes pour adapter les soins médicaux et s’assurer que tous les aspects de la santé du patient sont pris en compte.
En complément de l’intervention des thérapeutes, plusieurs techniques de rééducation peuvent être utilisées. La robotique de rééducation, comprenant des exosquelettes et des dispositifs d’assistance au mouvement, intensifie la répétition du mouvement. Les techniques de représentations mentales ont pour objectif de stimuler la plasticité péri-lésionnelle au niveau de la zone corticale lésée. L’imagerie motrice permet ainsi au patient de se représenter mentalement un mouvement, tandis que l’observation d’action active les neurones miroirs en observant des mouvements réalisés par une tierce personne. La thérapie miroir utilise le reflet d’un membre sain pour créer une illusion de mouvement du côté du membre affecté. Nous pouvons également retrouver d’autres techniques comme la stimulation électrique fonctionnelle (SEF), la contrainte induite, etc. (6). Ces approches variées, en complément des interventions thérapeutiques, offrent un cadre riche pour maximiser le potentiel de récupération post-AVC.
c. Rôle de la plasticité cérébrale dans la récupération
Notre cerveau est connu depuis longtemps pour être “plastique”. Cette notion signifie qu’il est en capacité de se réorganiser perpétuellement, et ce, tout au long de notre vie. Deux voies de plasticité existent ; la neurogenèse, avec la formation de nouveaux neurones et la synaptogenèse reflétant la capacité des neurones à créer de nouvelles connexions. La plasticité cérébrale est très active suite à un AVC (7) et doit être stimulée pour maximiser la capacité de récupération. La rééducation intensive soutient cette neuroplasticité, permettant au cerveau de travailler au niveau des zones lésées et de restaurer certaines fonctions (8).
d. Bénéfices de la rééducation intensive
Comme pour tout apprentissage, plus on sollicite, via l’exercice, une voie neuronale, plus la communication inter-neurones est facilitée et renforcée. Ainsi, plusieurs études récentes ont montré que la rééducation intensive post-AVC permet une récupération significative des fonctions motrices par rapport à une rééducation standard (9,10).
Néanmoins, nous savons qu’il est plus long et plus difficile de récupérer une fonction exploitable du membre supérieur, car la fonctionnalité du bras est beaucoup plus complexe que celle du membre inférieur. Ainsi, environ 20% des patients récupèreront une fonction suffisante pour être exploitée dans la vie quotidienne (11). La marche est récupérée chez près de 80% des patients même si celle-ci n’est pas toujours parfaite (12). La récupération d’une fonction suffisante pour être exploitable du membre supérieur est donc l’un des grands enjeux actuels de la rééducation et de la recherche (6).
La rééducation intensive constitue un élément clé dans le processus de récupération après un AVC, permettant d’optimiser les chances de retrouver une autonomie et une qualité de vie satisfaisantes. Les avancées récentes en neurosciences et en technologies de réadaptation ouvrent de nouvelles perspectives prometteuses. Ainsi, des études cliniques sont en cours et explorent notamment l’utilisation de la stimulation cérébrale non invasive et de l’intelligence artificielle pour personnaliser davantage les programmes de rééducation.
Bibliographie
1. Qu’est-ce qu’un AVC ? | Fondation pour la Recherche sur les AVC (s.d.). Consulté le 18 octobre 2024
2. Accidents vasculaires cérébraux | www.cen-neurologie.fr. (s.d.). Consulté le 23 octobre 2024
3. Accident vasculaire cérébral (AVC) · Inserm, La science pour la santé. (s. d.). Inserm. Consulté 23 octobre 2024
4. Medeiros, G. C., Roy, D., Kontos, N., & Beach, S. R. (2020). Post-stroke depression : A 2020 updated review. General Hospital Psychiatry, 66, 70‑80.
5. Rehabilitation and recovery — Principles of rehabilitation. (s. d.). National Clinical Guideline for Stroke. Consulté 18 octobre 2024
6. Pollock, A., Farmer, S. E., Brady, M. C., Langhorne, P., Mead, G. E., Mehrholz, J., & Wijck, F. van. (2014). Interventions for improving upper limb function after stroke. Cochrane Library.
7. Cramer, S. C., Sur, M., Dobkin, B. H., O’Brien, C., Sanger, T. D., Trojanowski, J. Q., Rumsey, J. M., Hicks, R., Cameron, J., Chen, D., Chen, W. G., Cohen, L. G., deCharms, C., Duffy, C. J., Eden, G. F., Fetz, E. E., Filart, R., Freund, M., Grant, S. J., … Vinogradov, S. (2011). Harnessing neuroplasticity for clinical applications. Brain, 134(6), 1591.
8. Grefkes, C., & Fink, G. R. (2020). Recovery from stroke : Current concepts and future perspectives. Neurological Research and Practice, 2, 17.
9. Veerbeek, J. M., Koolstra, M., Ket, J. C., van Wegen, E. E., & Kwakkel, G. (2011). Effects of Augmented Exercise Therapy on Outcome of Gait and Gait-Related Activities in the First 6 Months After Stroke. Stroke, 42(11), 3311‑3315.
10. Lohse, K. R., Lang, C. E., & Boyd, L. A. (2014). Is More Better? Using Metadata to Explore Dose–Response Relationships in Stroke Rehabilitation. Stroke, 45(7), 2053‑2058.
11. Nakayama, H., Jørgensen, H. S., Raaschou, H. O., & Olsen, T. S. (1994). Recovery of upper extremity function in stroke patients : The Copenhagen Stroke Study. Archives of Physical Medicine and Rehabilitation, 75(4), 394‑398.
12. Jørgensen, H. S., Nakayama, H., Raaschou, H. O., & Olsen, T. S. (1995). Recovery of walking function in stroke patients : The Copenhagen Stroke Study. Archives of Physical Medicine and Rehabilitation, 76(1), 27‑32.